
衛教專欄
胚胎該培養到第幾天?又該在第幾天植入呢?
分享
胚胎該養到第幾天?又該在第幾天植入呢?胚胎植入流程?這些都是生殖門診常見問題,以下跟各位朋友們分析,植入不同天數胚胎的優點與缺點。
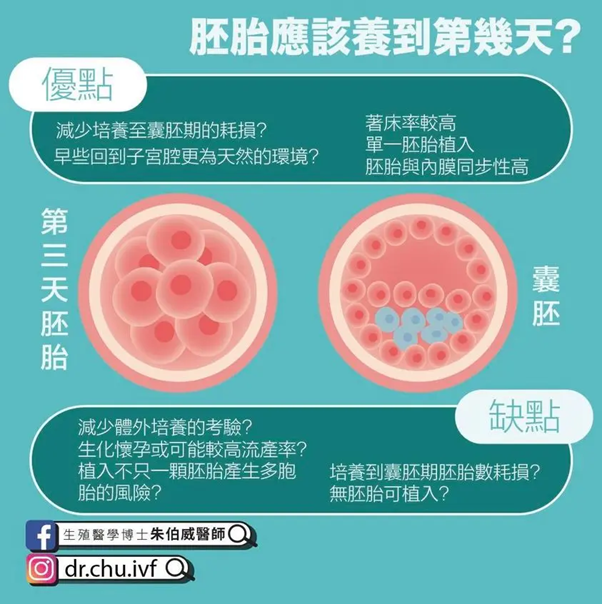

D2第二天或D3第三天胚胎
培養胚胎至胚胎分裂期,例如第二或第三天,以下都以第三天為例,選擇好的胚胎進行胚胎植入,減少了胚胎在體外培養時自第三天發育至囊胚期間的耗損。
媽媽的子宮畢竟是更天然的環境,有些胚胎早些回到子宮可能會比在體外持續培養更好。然而一般認為胚胎無法持續發育成長,多數是來自染色體異常,若在第三天選擇植入且順利懷孕,後續的層層把關就顯得更重要。
期間碰到較高的流產率或一開始驗孕順利但後續數據又下降,又稱生化懷孕,表示初期有胚胎但未順利著床的機率也必須注意。
一般來說分裂期的胚胎,會植入不只一顆,植入多顆胚胎伴隨的多胞胎就是潛在的風險。
培養胚胎到取卵後第五至六天囊胚期
此時胚胎已通過更長的體外培養及考驗,和自然生理狀況,人類胚胎在發育第四五天時移行至子宮腔的狀態更為一致,著床率較高。
植入時,同樣會建議單一胚胎植入(single embryo transfer SET)較佳,減少多胞胎的產科風險。但確實不是每個人每次的胚胎都能在培養到囊胚期順利達成,這中間在數量上的耗損也需要列入評估,高齡備孕者,則可能視個別狀況,至多能植入4顆胚胎,增加著床機率。
搭配不同療程也會影響胚胎培養到第幾天
實驗室的技術不斷在進步,有些朋友搭配胚胎染色體檢查PGT-A或稱PGS,挑選出染色體正常之胚胎,我們就會努力培養至囊胚期進行切片後冷凍保存,待次週期再安排胚胎植入。
最後就是無論每一次的療程過程為何,我們的終極目標就是大家能帶著寶寶回家takehomebaby而不是僅僅在於幫大家安排一次的植入,或是驗到懷孕而已,所以在決定保存第幾天的胚胎或是植入第幾天的胚胎時,都會經過詳細的諮詢與評估再共同做出決定。
值得一提的是目前Boston IVF center與哈佛大學正著手一項臨床研究,針對取卵後隔天正常受精卵少於五顆的族群研究,該在第三天或是第五天安排植入?因胚胎數量少,就會擔心體外培養的耗損,甚至會不會這個週期沒有胚胎可以植入?
上述研究的目標是驗證是否即便胚胎數量不多,能培養至囊胚再植入也不會影響活產率。相信這個研究結果出來也可以為臨床醫師以及療程中的朋友提供更多資訊參考。
然而,文獻數以萬計,哪些才最符合個人狀態,建議還是到門診找醫師諮詢為佳。
常見胚胎植入手術問答
一般來說,不孕科醫師每年大概都要植入上百顆,甚至上千顆的胚胎。若說植入是我們日常生活的一部分大概也不為過。因此每天大概都會被問到以下問題。
胚胎植入手術需要麻醉嗎?
如何知道胚胎放到哪了?
以常操作的腹部超音波導引植入為例:
1️⃣植入前會需要稍微漲尿,如此經腹部超音波檢查時會比較清楚。
2️⃣再來會類似每年做抹片時一樣請大家躺在檢查檯上,使用撐開器(鴨嘴)讓醫師可以清楚看見子宮頸的位置,才可以順利將胚胎植入的外管置入適當的深度(會先測量好)。
3️⃣緊接著胚胎師會將您的胚胎和胚胎培養液及胚胎膠水等,一起吸入胚胎植入的內管。
4️⃣內管交給醫師後,醫師會將內管穿過外管再向前伸一小段距離然後注入胚胎,一般這會是測量到子宮內膜最厚最好的地方。
5️⃣再來醫師會跟您說明植入狀況,超音波下會看到兩個小小的亮點,是術前內管兩端就準備好的小氣泡,胚胎雖然很小看不到,但大致就在這兩個小亮點之間。
整個過程一般而言最快可能僅數分鐘,植入管也十分纖細,因此大部分植入胚胎時是不需要麻醉的,大家可以清醒的感受植入時過程。
使用超音波導引進行胚胎植入已經是十數年來的共識。早在2003年美國生殖醫學會的期刊Fertility and Sterility就有一篇統合分析的文章提到,使用超音波輔助胚胎植入相比於僅依靠醫師個人經驗(手感)進行,其臨床懷孕率以及著床率都會較高。
所以當您的療程進行到準備植入胚胎時,可以盡量保持心情愉悅,因為這個部分大部分不需要花您很多時間,也不需麻醉或開刀喔。
想了解更多胚胎文章
👉🏻植入後我該躺多久
作者資訊
禾馨宜蘊生殖中心-朱伯威醫師
院長/主治醫師
主治專長:試管嬰兒、人工授精、生殖內分泌、不孕症相關診察

